千亿市场爆发前夜:神经调控三大技术路径全解析
过去十年,神经调控技术从帕金森病等运动障碍治疗领域,迅速扩展到抑郁症、癫痫、强迫症乃至成瘾等神经精神疾病领域,成为精准医疗的重要抓手。
全球抑郁症患者约2.8亿人,其中约30%对药物治疗无效,构成巨大的未满足需求。帕金森病患者全球已超1000万,老龄化加速推动患者数量持续增长。癫痫领域,同样约30%的患者对现有药物无反应,尤其在难治性癫痫人群中,急需更精准、个体化的治疗方案。
2023年,全球神经调控设备市场(包括DBS、TMS及闭环系统)规模超过80亿美元,预计到2030年将突破160亿美元,年均复合增长率在10-12%之间。中国市场虽起步较晚,但增速最快,2023年DBS市场规模为34.09亿元人民币,预计到2029年翻倍增长至68亿元人民币。
医保覆盖是影响市场渗透的重要因素。美国对TMS治疗抑郁症已广泛纳入医保,DBS手术报销比例可达70-90%;欧洲多数国家对DBS报销覆盖率在80-100%之间,而中国尚处于逐步放开阶段,闭环DBS在部分省市医保覆盖率仅30-50%。
神经调控技术路径一:深部脑刺激(DBS)
深部脑刺激(Deep Brain Stimulation, DBS)是一种通过植入式电极,对脑内特定靶点施加高频电刺激以调节神经活动的技术。其作用原理可概括为:脉冲发生器发送电脉冲,经皮下导线传导至颅内电极,在目标核团释放电流。高频刺激会抑制局部异常神经放电,并重塑相关脑网络的节律,从而改善疾病症状。
例如,在帕金森病患者,大脑中基底节环路存在异常的β波过度同步,DBS通过抑制病理性神经信号和重建正常放电模式,可显著减轻震颤、僵直等运动症状。
尽管DBS精确机制尚未完全阐明,但主流假说包括:
①高频刺激使异常放电的神经元以更规则的模式发放,从而“纠正”病理节律;
②刺激抑制病灶区神经元的同时,激活顺行和逆行投射纤维,调节整个相关神经网络;
③长期刺激诱导突触可塑性变化,改善脑回路功能连接。
总的来说,DBS通过电刺激直接干预脑电活动,实现对运动障碍和部分精神症状的控制,被形象地称为“大脑起搏器”。
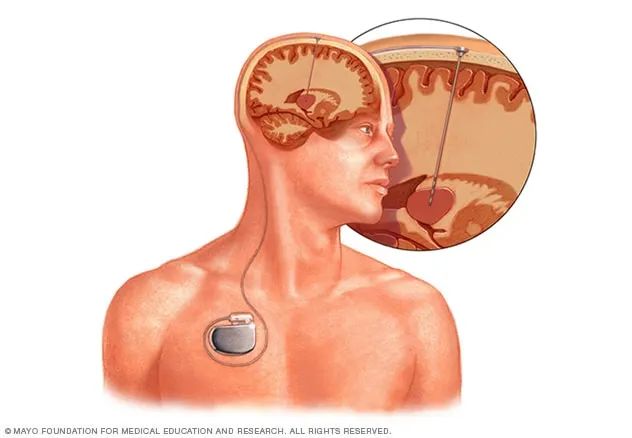
图:典型脑深部刺激(DBS)系统示意
图中显示电极植入大脑特定区域,脉冲发生器(“脑起搏器”)植入锁骨下,通过皮下延伸导线连接电极,持续发送高频电刺激调控脑回路功能。
临床上,DBS已成为帕金森病、特发性震颤、肌张力障碍等运动障碍疾病的重要治疗方式,并逐步向难治性抑郁症、强迫症、癫痫、成瘾、阿尔茨海默病等神经精神疾病领域拓展。
代表性产品:
自20世纪90年代DBS问世以来,多家厂商推出了成熟的脑起搏器产品。

全球市场的龙头是美国美敦力(Medtronic),其1997年率先商业化DBS用于震颤治疗。美敦力的Activa系列DBS装置广泛用于帕金森病、特发性震颤和肌张力障碍等适应症。

2020年,美敦力又推出了Percept™ PC装置,成为首个具有脑信号感知功能的DBS系统。Percept™ PC内置BrainSense技术,可在刺激的同时记录局部场电位,为个体化程控提供数据支撑。其独特之处在于结合记录与刺激功能,已被FDA批准用于帕金森病、特发性震颤、癫痫和强迫症,正在探索MDD和阿尔茨海默病的应用。
另一巨头波士顿科学(Boston Scientific)则以Vercise系列DBS系统著称,其特色是在全球首创了方向性电极技术。方向性电极通过分段式接触点可以调整刺激电流的指向,集中照射靶点、避免波及毗邻组织,从而扩大治疗窗并减少副作用。

美国雅培(Abbott,收购自St. Jude Medical)推出的Infinity系统在无线程控和影像引导方面具备优势,通过蓝牙连接iOS设备,方便患者与医生远程调整刺激参数。其支持多种波形刺激,如从脊髓刺激借鉴的BurstDR,有望减少刺激所致副作用。

中国厂商方面,北京品驰医疗(PINS)在2013年研发出首款国产单通道脑起搏器,并于次年取得双通道可充电式DBS的注册批准。品驰的系列产品(如G102、G106、G107等型号)覆盖了非充电/充电、单通道/双通道等不同配置,功能上不断追赶国际领先水平。尤其是2024年品驰推出国内首个方向性脑深部刺激器(G107R),填补了国产设备无方向性电极的空白。截至2023年底,品驰DBS系统已在全国超过450家医院植入逾25,000例,在中国市场占有率不断攀升。
技术路径二:经颅磁刺激(TMS)
经颅磁刺激(Transcranial Magnetic Stimulation, TMS)是一种无创神经调控技术,通过在头皮表面放置电磁线圈,产生短暂的高强度磁场脉冲,诱发大脑皮层局部电流,从而调节脑神经元活动。与DBS需要开颅不同,TMS利用电磁感应原理实现对大脑的非侵入刺激,被广泛用于抑郁症等精神疾病治疗。
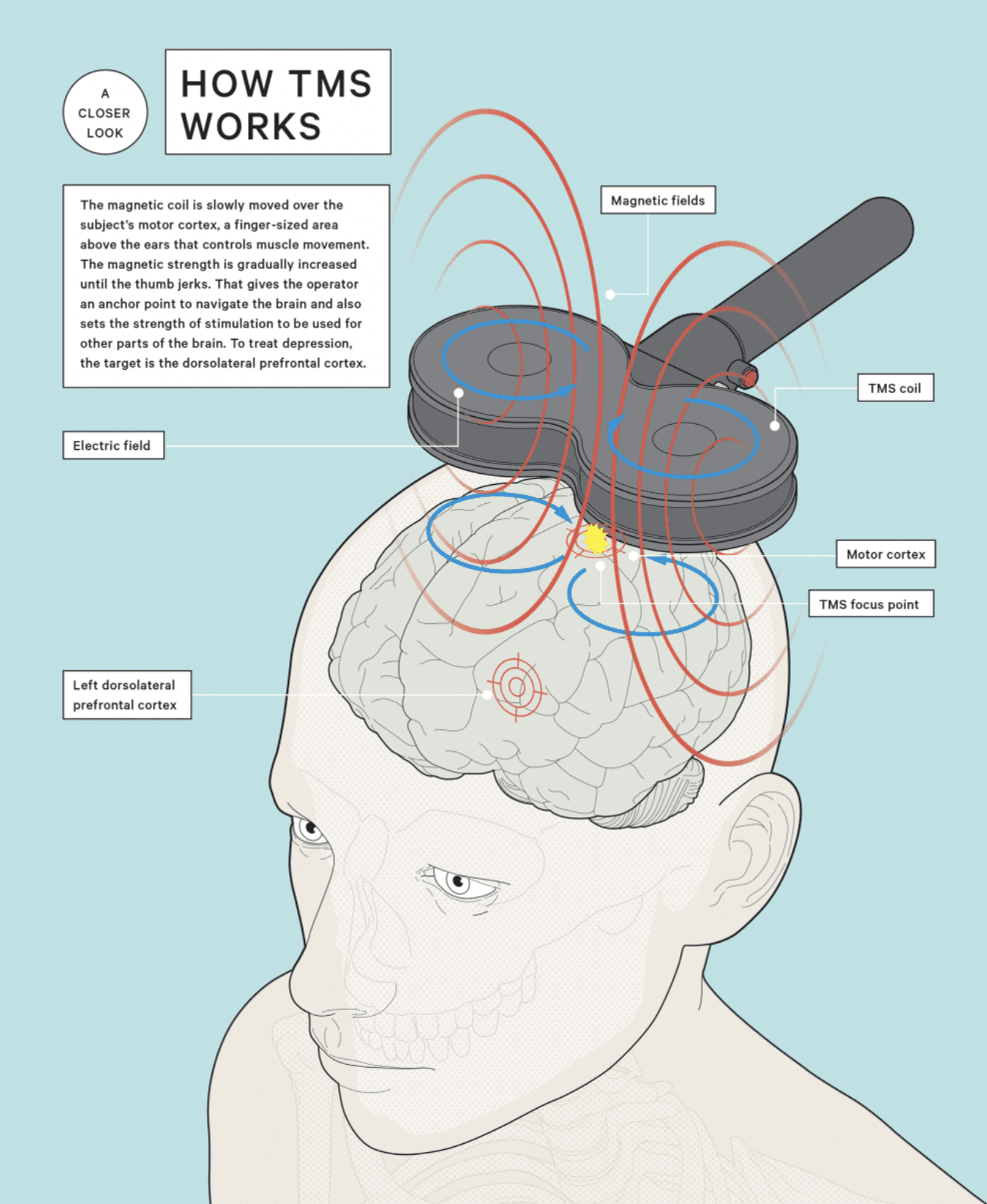
当用于抑郁症时,线圈通常放置于左侧前额叶皮层(DLPFC)对应头皮位置,重复施加高频磁刺激以增强该区域神经活动,缓解患者低落情绪。这种重复施加磁场的疗法称为重复经颅磁刺激(rTMS)。典型的治疗方案是在数周内进行每天一次的rTMS疗程,每次刺激20-40分钟。TMS的生物学机制尚未完全阐明,但研究表明其可促进与情绪调节相关的神经回路功能恢复,增加神经营养和可塑性,从而改善抑郁症状。由于不涉及手术和麻醉,TMS被视为一种安全风险低、患者耐受性好的治疗手段。
刺激深度也是TMS的一大局限:传统TMS主要作用于皮层浅表区域(<2-3厘米深度),对于位于大脑深部的病灶(如帕金森病的丘脑底核等)难以直接调控。因此,TMS目前主要用于皮层相关的疾病(抑郁、焦虑、幻听等),并不适合代替DBS来治疗严重运动障碍或癫痫等深部网络疾病。不过,“深部TMS”通过改进线圈设计(如H型头盔)在一定程度上增加了刺激深度和体积,但相较DBS的精准度仍有限。
主流产品与市场:
自2008年美国Neuronetics公司的NeuroStar系统获得FDA批准用于治疗顽固性抑郁症以来,TMS设备市场逐步繁荣。目前全球有多款经监管部门认证的TMS系统。
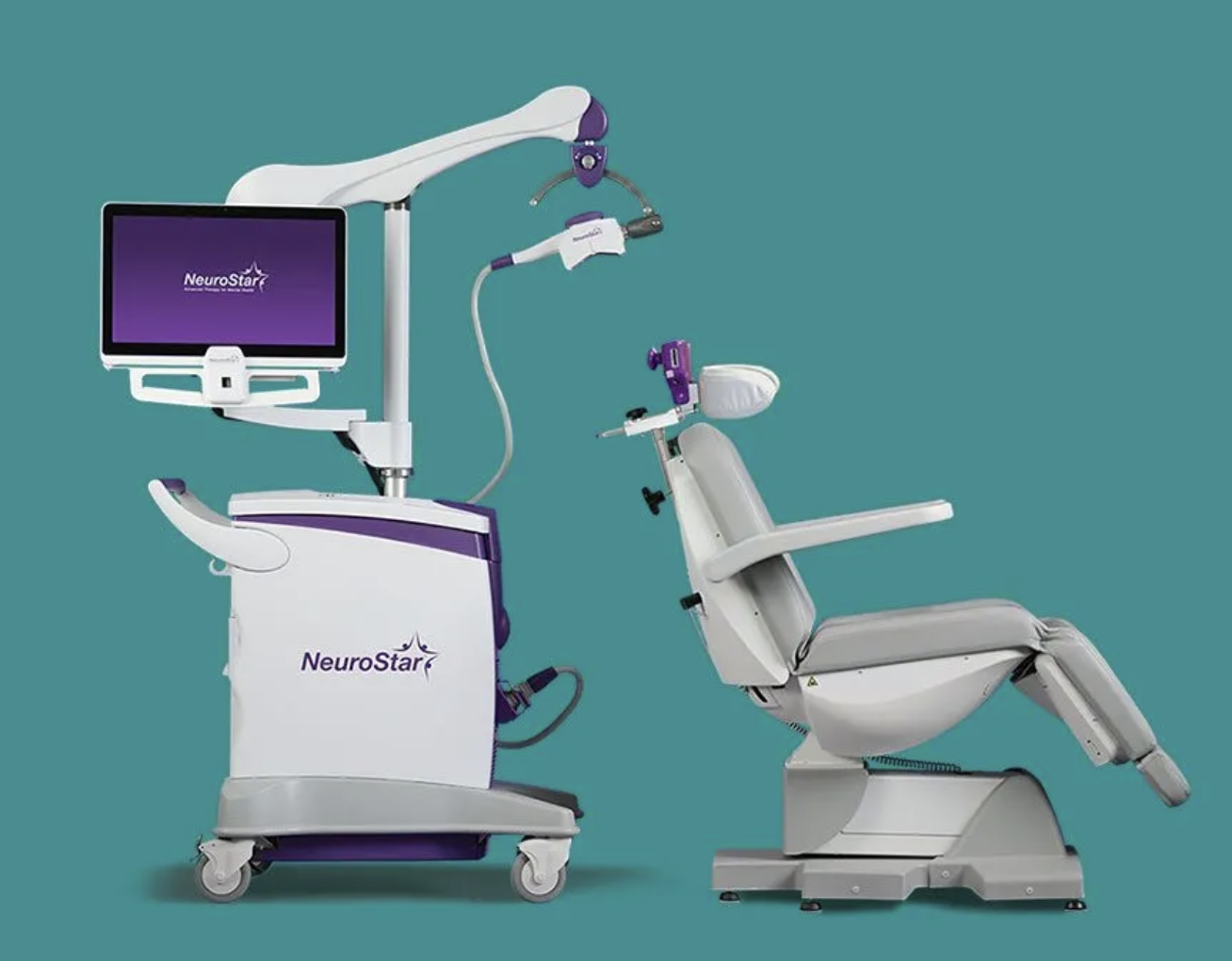
Neuronetics NeuroStar:首款FDA批准的TMS设备,采用“八字线圈”刺激头,以19-37分钟不等的疗程为特征。NeuroStar的推出奠定了TMS在美国的临床应用基础,并通过大量研究推动了医保覆盖。
BrainsWay Deep TMS:以色列BrainsWay公司的深部TMS设备,特色是使用特殊的H型线圈头盔,可刺激更深的大脑结构。BrainsWay已获FDA批准的适应症包括难治性抑郁(H1线圈)、强迫症(H7线圈)和经验证可辅助戒烟(H4线圈)。深部TMS因作用范围更广,被视为拓展TMS疗效的一种路径。
MagVenture:丹麦MagVenture公司提供多种型号设备,既用于研究也用于临床。该公司在2018年取得FDA批准,将3分钟间歇性θ节律刺激(iTBS)协议应用于抑郁治疗,即Express TMS方案。临床试验证实,该3分钟iTBS疗效不劣于传统37分钟方案。此外,MagVenture的特殊冷却线圈(Cool D-B80)也获批用于辅助治疗强迫症。
其他厂商,例如Magstim(英国)、NexStim(芬兰)、CloudTMS(Neurosoft, 俄罗斯)等也有FDA许可产品,用于抑郁症的标准和加速协议治疗。总体而言,TMS设备市场呈现多元竞争态势,Neuronetics和BrainsWay在美国份额领先,而欧洲、亚太也有本土厂商参与。
根据市场研究,2022年全球经颅磁刺激设备市场规模约在11亿美元左右,并预计在未来数年以约9%年增长率扩大。在中国,TMS治疗近年来逐步兴起,已有本土企业推出经颅磁刺激仪器用于医院精神科,如翼状科技等,但总体市场仍处于开发阶段。
技术路径三:闭环电生理反馈系统
闭环电生理反馈系统是一种能够自动监测患者神经活动并实时调整刺激参数的神经调控技术,被视为下一代智能化治疗手段。传统DBS和TMS多为“开环”模式,即按照预设程序持续刺激,无法根据患者状态变化动态调节。而闭环系统通过植入或外部传感器,持续记录脑电、生理信号等指标,利用算法判别患者是否出现症状恶化或发作先兆,然后按需触发电刺激进行干预。
这一过程实现了疗法的个性化与精准化,可在保证疗效的同时减少不必要的刺激和副作用。例如,在癫痫治疗中,闭环装置可监测脑电图,当检测到癫痫放电模式时立即放电刺激中断发作;在帕金森治疗中,系统可监测大脑β波活动水平,并据此调节刺激强度,避免患者运动症状波动。闭环调控被誉为“神经调控3.0”阶段,有望大幅提升疗效和安全性。
代表性设备:
当前已有数款闭环或半闭环神经调控装置在临床应用或试验中。最著名的是NeuroPace公司的RNS(响应神经刺激)系统。RNS于2013年获得FDA批准用于治疗药物难治性癫痫。该系统在患者颅内(病灶附近)植入一个小型刺激器,连接电极持续监听脑电。一旦检测到癫痫异常电活动,装置会在毫秒级内自动释放电刺激,以阻止癫痫发作在网络中扩散。

另一款突破性产品是美敦力的Percept™ PC脑起搏器。它是首个商业化的带有脑电感知功能的DBS装置,可记录患者脑内局部场电位(LFP)信号。临床上医生可通过Percept采集患者在不同时刻的脑电活动,如帕金森患者“开/关”状态时基底节β波强度,从而指导优化程控参数。更重要的是,Percept™ PC具备未来实现自适应刺激(aDBS)的技术基础。2020年该装置在欧洲获准启用“BrainSense自适应刺激”功能,使其成为全球首个闭环DBS系统,在检测到帕金森患者病理脑电模式时自动调整刺激强度。

中国厂商品驰医疗也在闭环领域有所布局,如其新一代G106RS/G108R脑起搏器号称具备“可感知”功能,内置高精度传感模块,能记录多通道脑信号并通过蓝牙与外部设备通信。这些设备为将来的AI算法融入奠定硬件基础。
此外,一些新兴创业公司正致力于闭环调控创新,如美国SetPoint公司开发基于炎症指标反馈的迷走神经刺激器,用于治疗类风湿关节炎等;NeuroSigma公司尝试闭环经颅电刺激用于注意力障碍治疗,等等。可以预见,闭环理念将在各类神经调控设备中逐步推广。
三大技术路径的比较分析
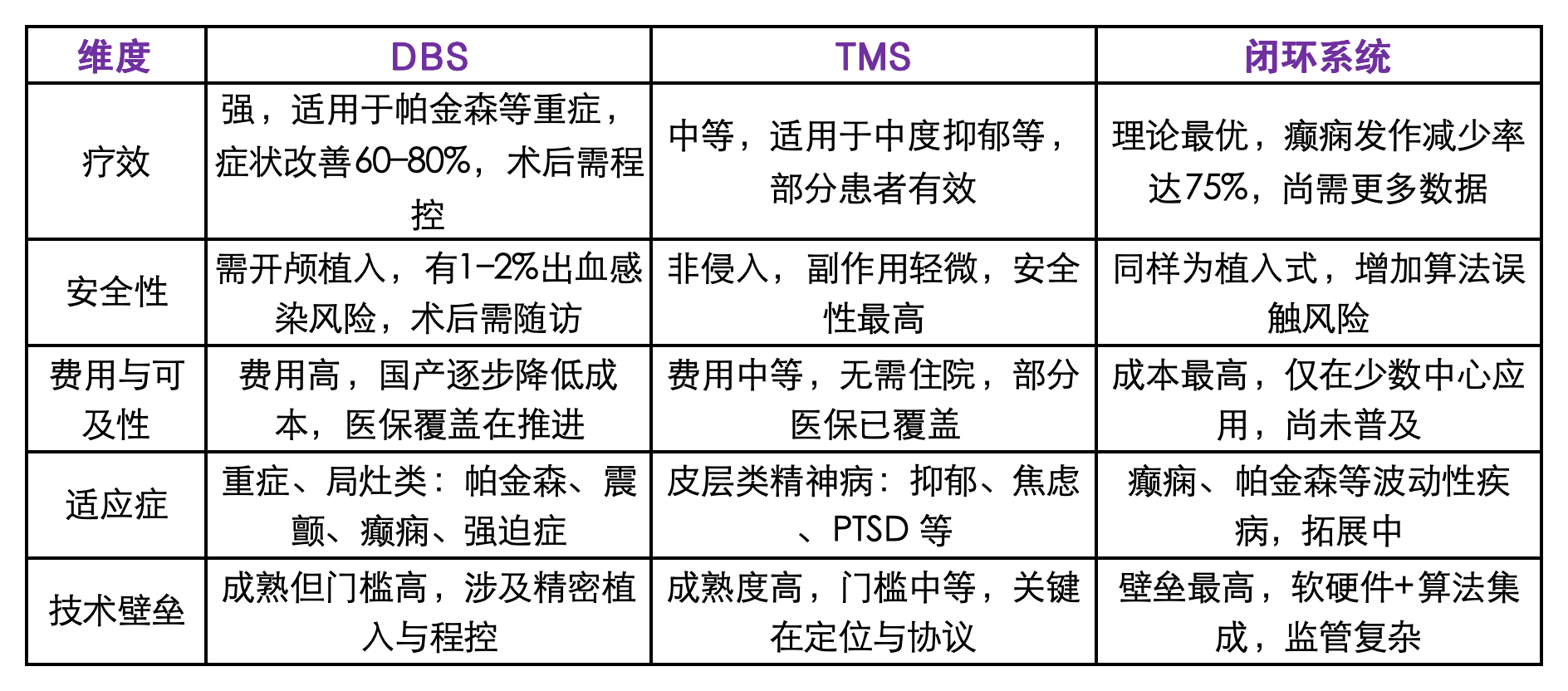
神经调控领域的DBS、TMS与闭环系统三大技术路径各有优劣,其在疗效、安全性、成本、适应症和技术壁垒等方面存在明显差异。
-
疗效差异:闭环系统崭露头角,DBS仍为金标准
在疗效方面,DBS是当前改善症状最显著的技术手段。以帕金森病为例,DBS可使震颤、僵直等运动症状下降60–80%,部分患者术后生活接近正常。但DBS多用于重症患者,且疗效受个体差异、术后程控水平等因素影响。TMS的疗效相对温和,常用于中度抑郁症,部分患者在数周疗程后可见显著情绪改善,但整体缓解率仍受限。对慢性病程或难治性患者,TMS的效果往往不如DBS显著。闭环系统通过实时响应神经信号调整刺激参数,具备更高的理论疗效潜力。如NeuroPace的RNS系统在难治性癫痫中,发作频率可长期减少约75%,表现已优于开环的迷走神经刺激。帕金森病中,自适应DBS在小样本研究中可显著延长“开机”状态、减少副反应。尽管目前闭环证据尚不充分,但其“按需刺激”的理念为疗效提升提供新路径。
-
安全性对比:TMS无创最稳,DBS/闭环需权衡植入风险
TMS为非侵入性治疗,安全性最优。副作用多为轻度头痛或皮肤不适,严重不良事件极为罕见,因此适用于较广泛人群。DBS和闭环系统多为植入式设备,安全性则受限于外科操作与植入物管理。DBS术中需开颅、植入电极及脉冲发生器,风险包括1–2%的颅内出血、术后感染、电极移位等,术后还需长期随访和程控。闭环设备亦需植入传感器与刺激器件,除常规手术风险外,还存在算法误判、系统响应延迟等潜在隐患。
-
成本与可及性:TMS门槛最低,闭环尚属高端尝试
DBS手术费用昂贵。在美国,全套植入花费达5–7万美元;在中国,进口设备价格亦在数十万元人民币,尽管本土品牌如品驰的价格已下降约30%,但仍属高价治疗。不过,随着医保纳入及国产替代,DBS的可及性正逐步改善。TMS治疗以疗程计费,单次费用为几百元人民币,总体支出在2–3万元之间,且无需住院和手术,适合门诊患者。TMS已被多国医保覆盖用于抑郁症治疗,经济门槛相对较低。闭环系统目前最昂贵。以NeuroPace RNS为例,其设备和植入总费用达7–8万美元,且需定期更换电池,仅限部分神经中心提供,难以大规模推广。
-
适应症谱系:三者定位互补,覆盖不同严重程度与疾病类型
DBS聚焦于中重度、局灶性脑网络异常相关疾病,如帕金森病中晚期、难治性震颤、肌张力障碍、强迫症等,通过直接刺激深部脑核团,实现显著病理调控。TMS适应症更偏向精神类与皮层层级疾病,包括抑郁症、焦虑症、创伤后应激障碍、幻听型精神分裂症(试验中)等,亦被探索用于脑卒中康复、慢性疼痛等领域,但后者疗效尚不稳定。闭环系统目前主要用于波动性强、对持续刺激响应不确定的疾病,如癫痫、帕金森病。其按需调整机制为治疗多阶段症状波动提供可能,未来有望拓展至双相障碍、强迫症等情绪或冲动发作型疾病。
-
技术壁垒与研发难度:闭环难度最高,TMS门槛最低
DBS代表成熟且高度壁垒的神经调控平台,涉及精准定位、植入安全、电源管理与闭环程控等多项核心技术,跨国巨头与少数国产企业构成技术主力。TMS则为相对低壁垒技术,核心在于线圈设计、电磁波控制及刺激协议。目前多家厂商可量产标准TMS设备,但产品差异化主要体现在刺激靶点精准度与个性化参数设定。闭环系统则集成最复杂的软硬件协同,不仅需高灵敏度植入传感器,还需实时信号处理与AI算法,实现多通路反馈与干预闭环。该路径对神经科学、电子工程与算法工程的整合要求极高,目前仅有少数机构具备完整开发能力。此外,闭环算法的监管路径亦面临挑战,如何证明实时反应机制的安全性与有效性,是其从科研走向临床的重要门槛。
全球与中国市场现状与增长预测
-
市场现状:多路径并进,增长强劲
近年来,神经调控设备成为医疗器械领域增长最快的细分之一。其中,脊髓刺激器(SCS)与脑深部刺激器(DBS)贡献最大,成为主要驱动力。以DBS为例,2021年全球市场约7–8亿美元,受益于帕金森病患增多与适应症拓展,预计五年内年增速约10%。
TMS设备市场也在加速扩张,2022年全球规模约为11亿美元,主要用于抑郁症治疗。随着接受度提高与商业化设备的出现,市场有望于2030年前实现翻倍增长。
在厂商格局上,植入式领域由美敦力主导,其DBS产品全球份额超50%;波士顿科学与雅培紧随其后。闭环刺激领域NeuroPace的RNS系统在癫痫治疗中表现突出,虽占比小但技术领先。TMS市场较为分散,Neuronetics、BrainsWay等主导美国市场,其他如Magstim、MagVenture及区域企业共同构成全球格局。
-
政策支持:国产化提速,支付体系优化
政策层面,中国政府正积极推动神经调控器械国产化及临床普及。
-
监管加速:多款神经调控产品(如品驰脑起搏器、迷走神经刺激器)入选国家创新医疗器械特别审批通道,享受注册优先审评政策。NMPA对植入式产品制定了严格标准,与国际规范接轨。
-
医保覆盖:帕金森病DBS手术已在多个省市纳入医保,部分地区对手术费与耗材均给予补偿,显著提升患者可及性。TMS治疗尚未统一纳入医保,但行业呼声持续升高。
-
战略引导:《“健康中国2030”》《新一代人工智能发展规划》等国家政策明确将脑科学与智能医疗列为重点,鼓励高端医疗装备自主研发与临床应用,神经调控技术正成为重点扶持对象。
-
增长展望:向高端智能化迈进
未来5–10年,全球神经调控市场将持续保持双位数增长,预计2030年规模将达100–120亿美元,亚太尤其中国市场增速最快,年增长有望超15%。
-
中国DBS市场预计年增约20%,到2030年市场规模或达20–30亿元,主因是帕金森治疗率提升与适应症拓展(如难治性癫痫DBS);
-
TMS市场若医保政策跟进,有望年增30%以上,从目前不足5亿元跃升至数十亿元;
-
闭环刺激系统将在高端医疗中心逐步试点,初期以科研与临床研究为主,未来随本土化推进及成本下降具备放量潜力。
总体来看,中国神经调控产业正处于“市场放量+政策加码+技术演进”三轮驱动期,未来五年将成为国产厂商与技术路径快速演化的窗口期。
适应症拓展:从“神经疾病”向“神经系统疾病”演进
神经调控的适应症版图正持续扩大,逐步从运动障碍和情感障碍,拓展至意识障碍、认知退行、成瘾行为等更广阔的神经系统疾病领域:
-
成瘾治疗:TMS已获得FDA批准用于戒烟辅助,初步研究表明其对左侧岛叶和前额皮质的抑制可缓解渴求。中国等地亦开展DBS治疗海洛因与酒精成瘾的临床研究。
-
意识障碍:对于植物人或最小意识状态患者,有研究尝试通过DBS刺激丘脑中线核团以恢复觉醒反应,已有案例报告患者意识部分恢复,提示其潜在可行性。
-
阿尔茨海默病:加拿大学者曾探索刺激Nucleus Basalis of Meynert(基底前脑-海马通路)以减缓早期认知退化,TMS则结合认知训练尝试激活记忆网络,部分试验显示短期效应。
-
其他方向:慢性中枢性疼痛、重度焦虑、暴食症、Tourette综合征等,也在进行TMS或DBS的干预研究。多项小样本临床提示神经调控对特定神经环路具备调节作用。
未来的神经调控可能以多模式融合路径推进,结合药物、行为疗法、数字干预等形成闭环治疗体系,实现个体化靶向干预。
中国机会:产业整合与全球化窗口期已至
中国市场起步晚但增长迅猛。庞大人口基数与老龄化趋势带来巨量潜在需求:国内抑郁障碍人群超9500万,帕金森病患达300万,癫痫患者900万(其中难治性近30万),对TMS、DBS、闭环系统均构成强需求基础。
以DBS为例,自2014年品驰双通道脑起搏器上市打破美敦力垄断以来,设备价格大幅下降、植入例数持续提升。至2023年,累计植入量已超25,000侧,市场形成“美敦力+品驰”两强格局。2022年中国DBS市场约8.1亿元,占神经电子刺激器市场37%。
TMS治疗在中国主要应用于抑郁症,已在精神专科与大型医院快速铺开。尽管尚未纳入医保,设备部署数百家以上,国产厂商(如天津强微特)已具备一定市场基础,整体规模快速扩张中。可以说,中国企业正面临神经调控发展的结构性机遇:
-
临床需求广阔:庞大的抑郁、帕金森、癫痫等患者群体,为国产设备的大样本验证与快速推广提供基础。中低成本、便于家庭使用的调控设备具有差异化竞争力。
-
AI与BCI优势明显:国内在算法、软硬件协同与算力部署方面具备先发条件,可与医疗场景深度融合,加速智能化闭环系统的产品化落地。
-
政策扶持持续:国家重点研发计划设有“脑科学与类脑研究”专项,创新医疗器械审批通道亦为新产品提供绿色通行证,医保改革则为支付路径打开可能。
-
资本热度不减:品驰医疗等企业已递交科创板上市材料,其他从事迷走神经刺激、TMS设备及闭环模块的公司亦获得数亿元融资,行业进入“扩产品+拓市场”的并进阶段。
在可预见的几年内,中国企业有望在非侵入闭环刺激、低成本DBS、国产TMS平台及BCI-TMS集成设备等方向形成差异化竞争力,并逐步走向海外市场。
参考资料:
[1] https://www.mayoclinic.org/zh-hans/tests-procedures/deep-brain-stimulation/about/pac-20384562[2] https://www.americastms.com/blog/transcranial-magnetic-stimulation-tms-to-treat-symptoms-of-depression
[3] https://magventure.com/why-tms/
[4] Li L, Zhang B, Zhao W, Sheng D, Yin L, Sheng X, Yao D. Multimodal Technologies for Closed-Loop Neural Modulation and Sensing. Adv Healthc Mater. 2024 Sep;13(24):e2303289.
[5] Jehi L. Neurologys Silent Killer: Drug-Resistant Epilepsy. Epilepsy Curr. 2016 Jul-Aug;16(4):232-3.[6] https://neuromodec.org/what-is-transcranial-magnetic-stimulation-tms/tms-devices.html
[7] https://my.clevelandclinic.org/health/treatments/21088-deep-brain-stimulation


